Trong bối cảnh nhu cầu ghép giác mạc ngày càng lớn nhưng nguồn mô hiến vẫn khan hiếm, các chuyên gia nhãn khoa cho rằng Việt Nam cần sớm mở rộng nguồn vật liệu thay thế, thúc đẩy mạng lưới chuyên môn và tăng tốc đưa công nghệ mới vào điều trị an toàn, hiệu quả.
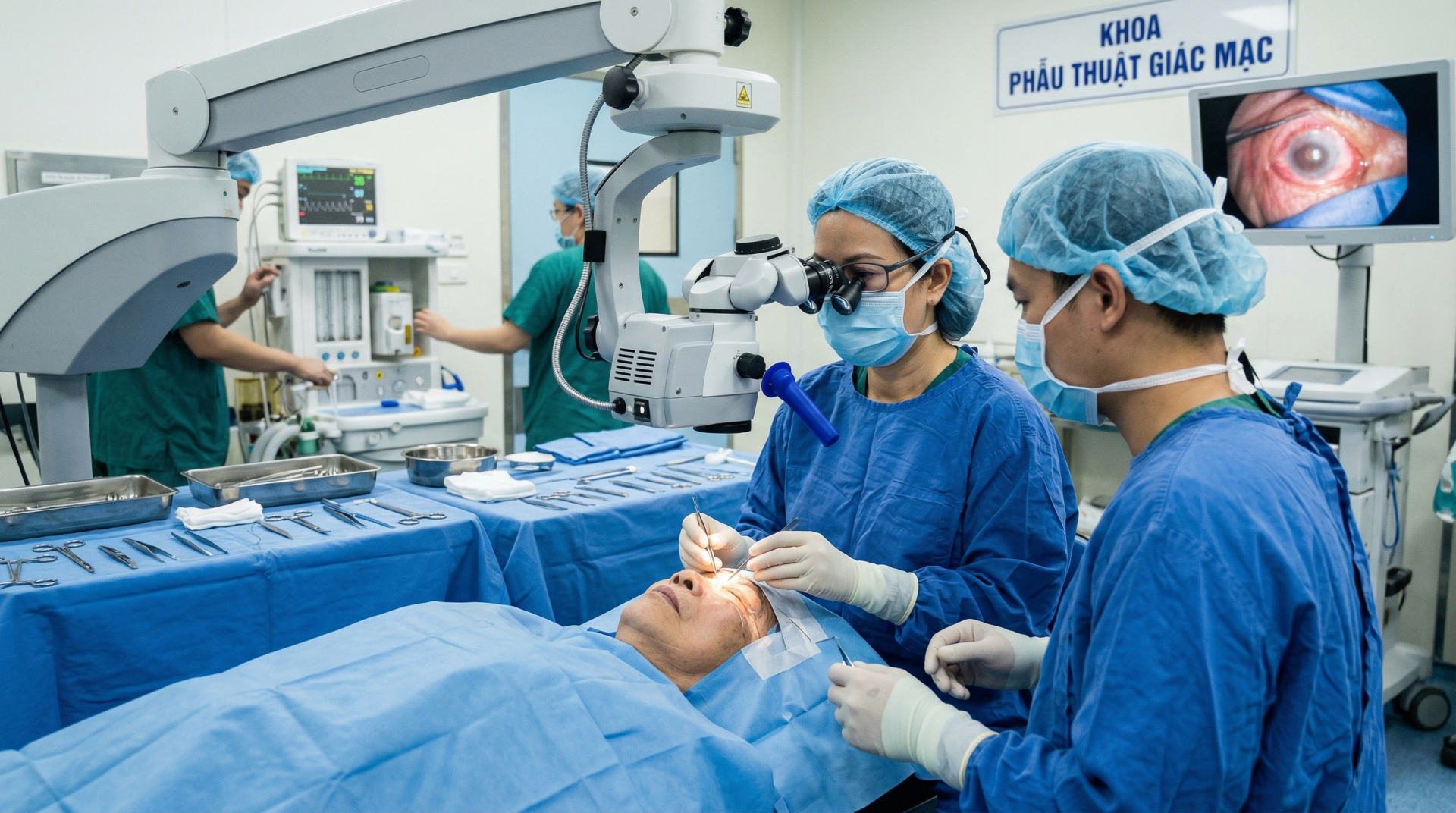 |
| Nhu cầu ghép giác mạc tại Việt Nam là rất lớn, với hàng nghìn bệnh nhân đang chờ ghép giác mạc (ảnh minh họa do AI tạo ra) |
Nhu cầu điều trị lớn, nguồn hiến vẫn là “nút thắt”
Tại hội thảo khoa học về giác mạc sinh học, nhiều chuyên gia đầu ngành nhãn khoa đã cùng nhìn nhận một thực tế: bệnh lý giác mạc vẫn đang là nguyên nhân quan trọng gây mù lòa có thể điều trị được, nhưng khả năng tiếp cận ghép giác mạc của người bệnh ở Việt Nam còn bị giới hạn bởi sự thiếu hụt nguồn mô hiến.
Đại diện cơ quan quản lý, TS Vương Ánh Dương, Phó Cục trưởng Cục Quản lý Khám, chữa bệnh, cho biết bệnh lý giác mạc là một trong những nguyên nhân hàng đầu gây mù lòa có thể phục hồi thị lực bằng ghép giác mạc. Theo ông, Việt Nam ước tính có hơn 500.000 người mù do bệnh lý giác mạc và riêng tại Bệnh viện Mắt Trung ương đã có trên 1.000 trường hợp chờ ghép. Tuy nhiên, nhu cầu ngày càng tăng trong khi nguồn giác mạc hiến tặng vẫn rất hạn chế, khiến nhiều người bệnh phải chờ đợi kéo dài, thậm chí lỡ cơ hội điều trị.
 |
| TS Vương Ánh Dương cho biết Việt Nam ước tính có hơn 500.000 người mù do bệnh lý giác mạc |
Cùng chung nhận định đó, GS.TS.BS Tôn Thị Kim Thanh, Chủ tịch Hội Nhãn khoa Việt Nam, cho rằng hội thảo lần này không chỉ dừng ở một hoạt động học thuật mà còn là bước khởi đầu quan trọng để kết nối nguồn lực chuyên môn, hướng tới đưa các công nghệ mới trong lĩnh vực giác mạc vào thực tiễn điều trị tại Việt Nam. Bà nhấn mạnh giác mạc sinh học có thể mở rộng đáng kể lựa chọn vật liệu thay thế, giúp từng bước chủ động hơn trong điều trị, nhất là khi nguồn giác mạc hiến tặng còn nhiều hạn chế.
Từ góc nhìn doanh nghiệp phát triển công nghệ, bà Đặng Thị Tươi, Phó Tổng giám đốc VGCT -công ty con của Tập đoàn CT Group, cho rằng giác mạc sinh học không chỉ mang giá trị khoa học - y học mà còn có ý nghĩa nhân văn sâu sắc và tầm chiến lược quốc gia. Theo bà, đây là một hướng đi đột phá để giải quyết tình trạng khan hiếm nguồn hiến giác mạc, đồng thời mở ra cơ hội phục hồi thị lực cho nhiều bệnh nhân và giúp Việt Nam từng bước làm chủ công nghệ y sinh tiên tiến.
 |
| Bà Đặng Thị Tươi nói rằng giác mạc sinh học là hướng đi đột phá để giải quyết tình trạng khan hiếm nguồn hiến giác mạc |
Thực trạng ghép giác mạc cho thấy khoảng cách lớn giữa nhu cầu và khả năng đáp ứng
Những số liệu từ các cơ sở chuyên khoa mắt lớn cho thấy bài toán thiếu nguồn giác mạc hiến không còn là câu chuyện riêng lẻ, mà đã trở thành áp lực thường trực của toàn hệ thống điều trị.
PGS.TS.BS Lê Xuân Cung, Khoa Giác mạc, Bệnh viện Mắt Trung ương, cho biết hiện đơn vị đã triển khai được hầu hết kỹ thuật ghép hiện đại như ghép xuyên, ghép lớp, ghép lớp trước sâu, ghép nội mô và ghép giác mạc nhân tạo. Tuy nhiên, khó khăn lớn nhất vẫn là nguồn giác mạc cung cấp không đủ so với nhu cầu, trong khi số lượng bệnh nhân mù do bệnh lý giác mạc tích lũy ngày một tăng.
BS Cung cho biết năm 2025, Bệnh viện Mắt Trung ương ghi nhận 951 ca viêm loét giác mạc tại khoa Giác mạc; trong đó 31 ca phải ghép giác mạc điều trị, còn 60 ca phải múc nội nhãn. Cùng năm, nguồn trong nước thu nhận được 188 giác mạc, sử dụng 180 giác mạc.
Không chỉ thiếu nguồn mô, áp lực còn đến từ yêu cầu ghép cấp cứu. Theo PGS.TS.BS Lê Xuân Cung, nhiều trường hợp loét giác mạc thủng, dọa thủng hoặc nhiễm trùng nặng cần ghép ngay để bảo tồn nhãn cầu, nhưng do không có sẵn giác mạc người hiến nên bác sĩ buộc phải chọn giải pháp bất đắc dĩ là bỏ nhãn cầu. Ông cho rằng bên cạnh tăng truyền thông hiến tặng và mở rộng mạng lưới thu nhận, bảo quản giác mạc, cần tính đến các nguồn thay thế sẵn có như giác mạc sinh học hoặc vật liệu bảo quản lâu dài.
 |
| BS Lê Xuân Cung cho biết khó khăn lớn nhất vẫn là nguồn giác mạc cung cấp không đủ so với nhu cầu |
Ở phía Nam, ThS.BS chuyên khoa 2 Lâm Minh Vinh, Trưởng khoa Giác mạc, Bệnh viện Mắt TP.HCM, cũng đưa ra những con số đáng chú ý. Theo ông, giai đoạn 2012-2025, khoa Giác mạc thực hiện 1.723 lượt ghép giác mạc, giác củng mạc, vision graft để bảo tồn và chỉ có 412 lượt ghép giác mạc quang học. Tỷ lệ ghép quang học chỉ chiếm 1,85%, thấp hơn rất nhiều so với số ca ghép bảo tồn thành công. Khoảng cách này tăng liên tục từ năm 2014, cho thấy số ca phục hồi thị lực bằng ghép quang học chưa đáp ứng được nhu cầu thực tế sau bảo tồn nhãn cầu.
ThS.BS CK2 Lâm Minh Vinh cũng cho biết khoảng 90% ca ghép bảo tồn tại Bệnh viện Mắt TP.HCM liên quan đến viêm loét giác mạc. Nhiều trường hợp nhập viện trong tình trạng nặng, nguy cơ cao phải múc nội nhãn. Chỉ riêng giai đoạn từ đầu năm 2019 đến 30/11/2023, đơn vị đã thực hiện 5.595 lượt phẫu thuật, thủ thuật liên quan viêm loét giác mạc trên 3.179 mắt của 3.164 bệnh nhân; trong đó 81% là phẫu thuật, 19% là thủ thuật. Những số liệu này phản ánh gánh nặng rất lớn của bệnh lý giác mạc và nhu cầu cấp thiết về vật liệu ghép phù hợp, sẵn có.
Chia sẻ tại hội thảo, TS Dar-Jen Hsieh, Chủ tịch kiêm Giám đốc điều hành ACRO Biomedical (Đài Loan) cho biết doanh nghiệp này đã tập trung nghiên cứu vật liệu sinh học, tái tạo mô và công nghệ tế bào, sở hữu nhiều bằng sáng chế tại Mỹ và Singapore. Tại hội thảo, ACRO Biomedical đã giới thiệu “công nghệ chiết xuất CO2 siêu tới hạn” nhằm loại bỏ tế bào, mỡ và các thành phần gây miễn dịch nhưng vẫn giữ được cấu trúc mô.
Công nghệ này không dùng dung môi hóa học, thân thiện với môi trường và có thể ứng dụng trong ghép giác mạc cũng như tái tạo nhiều loại mô, tạng. Với giác mạc sinh học từ mô lợn, công nghệ giúp loại bỏ tới 98% DNA tồn dư, qua đó giảm nguy cơ đào thải. Kết quả thử nghiệm trên động vật và trên người tại Đài Loan cho thấy khả năng tương thích tốt, góp phần cải thiện độ trong của giác mạc và phục hồi thị lực. Ông cho biết công nghệ này đã nhận nhiều giải thưởng quốc tế và quốc gia trong lĩnh vực y sinh, công nghệ tế bào.
 |
| Ông Trần Kim Chung (bên trái), Chủ tịch CT Group tại hội thảo |
Công nghệ mới mở ra kỳ vọng, nhưng phải đi cùng hệ thống triển khai
Từ những nút thắt nêu trên, các chuyên gia đều cho rằng hướng đi mới không chỉ nằm ở công nghệ, mà còn ở cách tổ chức triển khai và phối hợp liên ngành.
GS.TS.BS Tôn Thị Kim Thanh nhấn mạnh rằng để một công nghệ như giác mạc sinh học được triển khai hiệu quả, điều quyết định không chỉ là bản thân sản phẩm mà còn là năng lực tổ chức hệ thống. Theo bà, sự phối hợp chặt chẽ giữa các bệnh viện mắt, các chuyên gia giác mạc và các đơn vị nghiên cứu giữ vai trò then chốt; một mạng lưới chuyên môn đồng bộ sẽ giúp rút ngắn khoảng cách từ nghiên cứu tới ứng dụng lâm sàng, đồng thời bảo đảm an toàn và hiệu quả cho người bệnh. Hội Nhãn khoa Việt Nam sẽ đóng vai trò cầu nối chuyên môn trong tiến trình này.
 |
| GS TS BS Tôn Thị Kim Thanh nói rằng sự phối hợp chặt chẽ giữa các bệnh viện mắt, các chuyên gia giác mạc và các đơn vị nghiên cứu giữ vai trò then chốt |
Đại diện Bộ Y tế, TS Vương Ánh Dương cho biết hiện cơ quan quản lý đã nhận được hồ sơ xin cấp phép lưu hành tại Việt Nam đối với giác mạc sinh học. Ông bày tỏ kỳ vọng các chuyên gia đầu ngành trong nước và quốc tế sẽ cùng thảo luận, tham mưu để ngành mắt có hướng phát triển và ứng dụng những sản phẩm hiệu quả, có thể thay thế cho ghép giác mạc truyền thống trong một số trường hợp phù hợp, qua đó mang lại cơ hội phục hồi thị lực cho hàng nghìn người bệnh.
Trong khi đó, tham luận của GS.TS Trần Lê Bảo Hà đặt vấn đề ở quy mô rộng hơn: phục hồi thị lực không chỉ là câu chuyện điều trị một bệnh nhân, mà còn là câu chuyện về năng suất lao động, chất lượng sống và hiệu quả kinh tế - xã hội. Theo hướng tiếp cận này, đầu tư cho các giải pháp phục hồi thị lực, trong đó có giác mạc sinh học, cần được nhìn như một khoản đầu tư phát triển chứ không đơn thuần là chi phí y tế.
 |
| GS.TS Trần Lê Bảo Hà nói rằng phục hồi thị lực không chỉ là câu chuyện điều trị một bệnh nhân, mà còn là câu chuyện về năng suất lao động, chất lượng sống và hiệu quả kinh tế - xã hội |
Cùng với đó, đại diện VGCT cho rằng nếu được triển khai ở quy mô quốc gia với sự tham gia đồng bộ của cơ quan quản lý, viện - trường - chuyên gia và doanh nghiệp công nghệ, lĩnh vực này không chỉ giúp thêm nhiều người bệnh tìm lại ánh sáng mà còn có thể trở thành một mũi nhọn của công nghệ y sinh Việt Nam.
Từ các ý kiến tại hội thảo có thể thấy, ghép giác mạc ở Việt Nam đang đứng trước một bước ngoặt mới. Khi nguồn mô hiến vẫn khan hiếm, việc phát triển giác mạc sinh học và các vật liệu thay thế không chỉ là giải pháp kỹ thuật, mà còn là lời đáp cho một nhu cầu điều trị rất lớn đang hiện hữu. Vấn đề còn lại là phải sớm hình thành cơ chế phối hợp, hành lang pháp lý và mạng lưới chuyên môn đủ mạnh để biến kỳ vọng khoa học thành cơ hội thật sự cho người bệnh.
